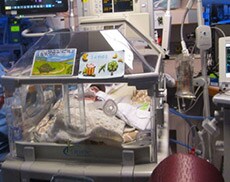
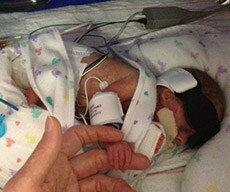
Ich vermute, dass das Pflegepersonal von den neuesten Erkenntnissen nicht überrascht sein wird. Man hat herausgefunden, dass bei der Patientenüberwachung eine hohe Anzahl an Alarmen von einer nur geringen Anzahl an Patienten ausgelöst wird1. Mein Sohn James, der völlig überraschend nach knapp 24 Schwangerschaftswochen und mit einem Gewicht von nur 540 Gramm zur Welt kam, fiel in diese „alarmauslösende“ Kategorie. James verbrachte sechs Monate auf der Neugeborenen-Intensivstation. Er hatte Atemprobleme, weil sich in seiner unterentwickelten Lunge Flüssigkeit ansammelte und immer mehr CO2 dort zurück blieb.
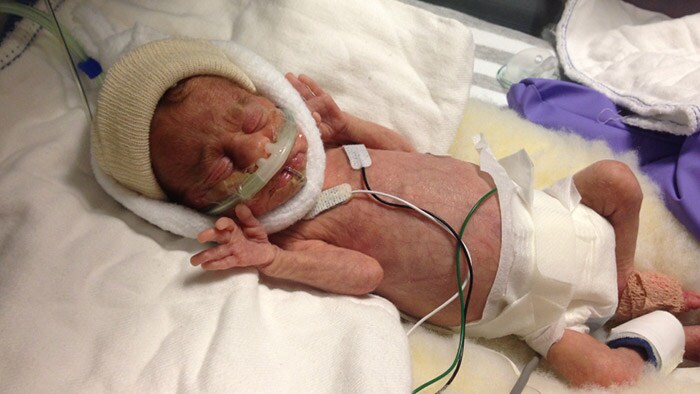
James war so zerbrechlich, dass die kleinste Bewegung oder Berührung oder bereits geringste Geräusche Atemprobleme auslösten, woraufhin ein ganzer Chor an piepsenden, klingelnden und blinkenden Alarmen in Gang gesetzt wurde. Das Beatmungsgerät, die Elektroden auf seiner Brust, ein Pulsoximeter, die Blutdruckmanschette und eine Ernährungspumpe trugen zu diesem Konzert bei. In den bedrohlichen ersten Wochen starrten mein Mann und ich unentwegt auf den Monitor, der seine Sauerstoffsättigung, Herzfrequenz und Atemfrequenz angezeigte. Und obwohl James mit 85%igem Sauerstoff beatmet wurde, stabilisierten sich seine Werte nicht. Wir lernten schnell, welche Werte welche Alarme und welches Blinken auslösten und was ein eindeutiges Signal dafür war, dass James wieder einen kritischen Moment durchlebte.
Strenge Parameter, unvorhersehbares Verhalten
In einigen Fällen, als seine Werte unter die eingestellten Parameter fielen und seit bereits etwa 30 Sekunden ein Alarm mit schwachem gelbem Blinken und einem weicheren „Ding“ zu vernehmen war, erholte er sich von selbst und begann wieder zu atmen. Und weil dies häufig passierte, wurde der Alarm oftmals sofort stummgeschaltet oder es wurde ihm erst Beachtung geschenkt, als er in den schrillen roten Modus überging. Gleichzeitig löste James aber auch Fehlalarme aus. Seine Frühchenhaut war so dünn, dass sie regelmäßig befeuchtet werden musste, um ein Einreißen zu vermeiden. Aber das Befeuchten führte dazu, dass seine Elektroden abfielen und falsche Werte erfasst wurden, was einen weiteren Alarm auslöste. Hinzu kam, dass durch den Schweiß an seinem Fuß der Sensor des Pulsoximeters oftmals verrutschte. Wurde dies nicht schnell genug korrigiert, konnten keine genauen Werte erfasst werden. Wir hatten den Eindruck, dass immer dann, wenn sich seine Krankenschwester einem anderen Baby zuwenden wollte, sie nur ein paar Meter weit kam, bevor James‘ Alarm erneut ertönte und sie dadurch zum Umkehren gezwungen wurde. Mein Mann und ich machten Witze darüber, dass James mit seinem Pflegepersonal spielte und seinen Atem anhielt, um gezielt einen Alarm auszulösen – ein sicheres Zeichen für seinen schelmischen Humor. Wenn bei James über längere Zeit ein Alarm bestehen blieb und seine Krankenschwester nicht in der Nähe war, schaute gewöhnlich ein anderes Mitglied des Pflegepersonals nach ihm. In den meisten Fällen wurde dann die Stummschalttaste gedrückt und man wartete ab, ob er sich von selbst erholte. Selbst dann, als die „weichen gelben“ Alarme in die schrillen Notfalltöne übergingen – was alle paar Minuten passierte – war es entweder ein Fehlalarm oder seine Atmung erholte sich wieder. Außer bei dem einen Mal.
James’ Jo-Jo-Atmung – und die daraus resultierenden nahezu ständigen Alarme – verbesserten sich in den ersten Wochen oder sogar Monaten nicht. Sein Pflegepersonal reagierte schnell, und als eine Umlagerung und die Erhöhung der Sauerstoffzufuhr keine Wirkung zeigten, retteten sie sein Leben mittels Absaugen, Beatmungsbeutel oder auch durch Herbeirufen eines Teams mit Reanimationswagen.
Andere Seiten, die für Sie interessant sein könnten
5 wichtige Fakten über Alarmmüdigkeit
Legen Sie wirksame Protokolle für die Anbringung der EKG-Elektroden fest

Fortschrittliche Ansätze für wirksame Veränderungen
Ein Insiderblick auf die Alarmmüdigkeit
Die absolute Hölle
Aber es war kein Mitglied des Pflegepersonals (und auch kein Arzt) in Sicht. James’ Sauerstoffsättigung fiel immer weiter ab und der Alarm blinkte immer weiter rot. Wir drückten den Notrufknopf, aber keiner kam. Als unser Sohn vor unseren Augen blau anlief, schrien mein Mann und ich durch die Neugeborenen-Intensivstation, um jemand herbeizuholen. Wir sahen jedoch niemanden und so rannte ich zur Empfangsdame, damit sie mir Hilfe holen konnte. Eine Krankenschwester erschien und verlangte nach einem Reanimationswagen. Der Reanimationswagen kam, aber er kam quälend langsam. Und bis zu seinem Eintreffen war James bereits grau-blau angelaufen und bewegte sich nicht mehr. Es dauerte weitere qualvolle Minuten, bis er wiederbelebt werden konnte.
Was an diesem Tag passierte, als James etwa 4 Monate alt war, noch immer eine hohe Sauerstoffzufuhr erhielt und seine Atmung häufig wie ein Jo-Jo reagierte, schien eine Fallstudie aus dem Lehrbuch der Alarmmüdigkeit zu sein, die durch weitere Faktoren noch zusätzlich verschärft wurde. Es war um den Schichtwechsel herum und es war ein Ferienwochenende, was bedeutete, dass das Pflegepersonal gleich doppelt unterbesetzt war. Und noch dazu war keine seiner üblichen Krankenschwestern anwesend. Als der Alarm ertönte, um zu signalisieren, dass es James‘ schlechter ging, beobachteten mein Mann und ich die Werte, die zuerst nur langsam und dann immer schneller abfielen. Gleichzeitig hielten wir Ausschau nach einer Krankenschwester, die auf den Alarm reagieren würde.
Alarmmüdigkeit und das Verhältnis zwischen Eltern und Pflegepersonal
Aber auch ohne solche Schrecksekunden kann die Alarmmüdigkeit meiner Meinung nach die Beziehung zwischen den Familienmitgliedern und dem Pflegeteam negativ beeinflussen und dazu führen, dass Familien den Glauben an das Krankenhaus im Ganzen verlieren. Pflegepersonen wissen besser als jeder andere, dass 99 von 100 Alarmen kein sofortiges Handeln erfordern. Aber was sie möglicherweise nicht wissen, ist, dass Eltern die verzögerte Reaktion auf Alarme als Arroganz und unzuverlässige Alarme als Zeichen für nicht vertrauenswürdige Geräte interpretieren können. Als Mutter weiß ich beispielsweise, dass ein häufiger Sauerstoffmangel die Entwicklung des Gehirns meines Babys stören kann. Jeder Rückgang der Sauerstoffsättigung löste somit in mir eine tiefe Hilflosigkeit und Angst aus. Stellenweise hatte ich das Gefühl, dass das Pflegepersonal die Alarme aus Reflex stummschaltete. Und ich bemerkte auch, dass im Alarmfall die Reaktionszeit und der Besorgnisgrad unter den Mitgliedern des Pflegepersonals sehr unterschiedlich waren. Einige Mitglieder des Pflegepersonals stellten seine Parameter auf andere Werte ein und fühlten sich mit diesem größeren Spielraum wohl. Andere wiederum erlaubten uns sogar, die Stummschalttaste selbst zu drücken, wenn wir der Meinung waren, dass es sich nur um einen falsch erfassten Wert handelte. Zwar war es angenehm, die lauten Alarme ohne Warten auf eine Pflegeperson selbst stummschalten zu können, aber – mit einem Seitenhieb in Richtung Gesetzgebung – muss ich sagen, dass diese Verantwortung nicht gerade dazu beigetragen hat, das Vertrauen darin zu stärken, dass es einheitliche Richtlinien gab, die die Sicherheit von James gewährleisteten. Aber ich unterdrückte meinen Frust. Wie konnte ich erwarten, dass das vielbeschäftigte Pflegepersonal seine Tätigkeiten unterbricht, um ständig nach uns zu sehen? Ich wollte keine nervende Mutter sein, die für noch mehr Unmut über die lästigen Alarme meines Babys sorgt und damit möglicherweise die Menschen, die das Leben meines Sohnes in ihren Händen hielten, verprellt.
Dieses Ereignis veränderte zwangsläufig die Dynamik zwischen unserer Familie und James‘ Pflegeteam und ein großes Maß an Vertrauen ging verloren.
...was andere Mütter verspüren, wenn sie ihr Baby weinen hören... Mein Baby braucht mich.“
Auswirkung auf die Familie = Auswirkung auf den Patienten
Es gibt viele naheliegende Gründe dafür, warum der tagtägliche Aufenthalt auf einer Neugeborenen-Intensivstation – in unserem Fall dauerte dies ein halbes Jahres – eine Familie auf eine harte Probe stellt. Die Auswirkungen auf die Familie sind jedoch weniger offensichtlich. Ich kam immer mehr zu der Überzeugung, dass die Alarme für James das einzige Kommunikationsmittel waren. Seine Alarme lösten in meinem Körper eine mütterliche Reaktion aus, die mit derjenigen anderer Mütter vergleichbar war, wenn sie ihr Baby schreien hören… Mein Baby braucht mich. Und so fühlte sich jede Sekunde, die wir darauf warteten, dass jemand auf ihn reagierte, wie ein dringender Hilferuf an. Und jede Zurückweisung der Alarme, weil James „ja nur Unfug machen wollte“, trieb einen immer größeren Keil zwischen uns und das Pflegepersonal.
Konkret gesprochen geht es um die Frage: Warum sollte es jemanden interessieren, was die Eltern fühlen? Was mich betrifft, ging durch den permanenten Stress mein Milchfluss zurück und ich konnte nicht mehr so viel Muttermilch abpumpen. Dabei ist Muttermilch für Frühchen wie James ungemein wichtig. Und ein weiterer Fakt (der allerdings weniger auf mich persönlich zutrifft) ist: Studien belegen, dass sich der Stress, dem Eltern auf einer Neugeborenen-Intensivstation ausgesetzt sind, negativ auf die psychologische und verhaltensspezifische Entwicklung ihres Babys auswirken kann und dass durch ein vertrauensvolles und positives Verhältnis zum Pflegeteam ihres Kindes diese Ängste gemindert werden können.
Auswirkung auf die Entwicklung
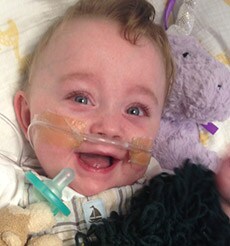
Und selbst nachdem bei James die Augenmaske und der Gehörschutz abgenommen werden konnten und er vom Brutkasten in ein Gitterbett verlegt wurde, war deutlich zu erkennen, wie sehr der Lärm ihn beeinflusste. Es gab immer mehr Alarme und er brauchte immer öfter dringend Hilfe. Die Überstimulation schien eine nachhaltige Auswirkung zu haben. Es dauerte mehr als ein Jahr bis zum ersten Augenkontakt, weil dieser für ihn eindeutig zu intensiv war. Und er schreckte vor Berührungen zurück. Seit dem Verlassen der Neugeborenen-Intensivstation (und einem achtmonatigen Aufenthalt in einer anderen Abteilung des Krankenhauses), macht James unglaubliche Fortschritte. Aber selbst jetzt mit 4 ½ Jahren erschrickt er immer noch bei unerwarteten Geräuschen. Besteht ein Zusammenhang zwischen den Staubsaugern oder Mixern, die ihn hysterisch werden lassen, und der Überstimulation im Krankenhaus? Ich weiß es nicht. Aber was ich weiß, ist, dass laute Kleinkinder (und welche Kleinkinder sind nicht laut) ihn erschrecken, und ich mache mir Sorgen darüber, wie sich dies wohl auf seine Fähigkeit auswirken wird, Freundschaften zu schließen.
Es gibt wenig, was Eltern gegen die lauten Gespräche des Pflegepersonals, das Geschrei anderer Babys, die farbig blinkenden Signale und die Alarme tun können, die ihr Baby von einer wirklichen Erholung und effektiven Genesung abhalten.
James war so empfindlich, dass die Känguru-Methode mehrere Monate nicht angewendet werden konnte, weil bei ihm die Gefahr bestand, dass die Alarmtöne eine Sauerstoffentsättigung verursachen. Dies war frustrierend und herzzerreißend. Denn ich wusste, dass durch den Haut-an-Haut-Kontakt die Herzfrequenz bei Babys stabilisiert und ihre Atmung verbessert wird; ganz zu schweigen von der Stärkung der Eltern-Kind-Bindung.
Alarmmüdigkeit zu Hause
Nun, da wir mit James zu Hause sind, beschäftigt mich das Thema Alarmmüdigkeit mehr denn je. Ich denke, mit der Pflege zu Hause ist das Alarmmanagement am Limit angelangt, auch wenn die Dringlichkeitsstufe gesunken ist. Als James nach Hause durfte, hing er immer noch am Sauerstoff, sodass sein Oximeter in den ersten Jahren nachts dutzende Male einen Alarm auslöste, als seine Sättigung unter 92 Prozent fiel. Nun krabbelt James überall herum und durch seine Bewegungen werden ständig Fehlalarme ausgelöst, weil falsche Werte erfasst werden. Und seine verschwitzten Füße führen weiterhin dazu, dass die Zehensensoren verrückt spielen.
Ich gestehe, dass mein Mann und ich seinen Alarm stellenweise aus Reflex ausschalten. Und mit den Jahren haben wir uns abgewöhnt, immer sofort zu ihm zu rennen, wenn ein Alarm losgeht. Ich weiß, dass die meisten seiner Alarme Fehlalarme sind und ich glaube, dass ich ein recht gutes Gespür für seinen Allgemeinzustand habe und dann auch dementsprechend reagiere. Gegenwärtig besteht unser „Alarmmanagement“ zum Teil daraus, James davon abzuhalten, selbst die Stummschalttaste zu drücken, um das Piepen zu stoppen – oder den Strom gleich komplett abzuschalten. Also wirklich „Unfug zu machen“. Angesichts dessen kann ich wirklich nachvollziehen, wie Alarmmüdigkeit entsteht. Und trotz aller Frustrationen, die wir durchlebt haben und die meiner Meinung nach langfristige Auswirkungen auf die Entwicklung meines Sohnes haben werden, bin ich grundsätzlich dankbar für die Pflege, die er erhalten hat. Ich weiß, dass die Mitarbeiter des Pflegepersonals in ihrer Arbeitsumgebung tagtäglich einer enormen Belastung ausgesetzt sind. Und ich glaube wirklich, dass sie, wenn sie könnten, immer auf jeden Alarm reagieren würden und dass sie bei dem einen von 100 Fällen, in denen ein Baby sie wirklich braucht, auch tatsächlich zur Stelle wären.
Diese Geschichte teilen
Teilen Sie diese Seite innerhalb Ihres Netzwerks
Andere Seiten, die für Sie interessant sein könnten

5 wichtige Fakten über Alarmmüdigkeit

Legen Sie wirksame Protokolle für die Anbringung der EKG-Elektroden fest

Fortschrittliche Ansätze für wirksame Veränderungen
Ein Insiderblick auf die Alarmmüdigkeit

